درمان ریشه یا روت کانال تراپی ممکن است ترسناک به نظر برسد، اما در واقع یک روش دندانپزشکی بسیار رایج است که می تواند دندان شما را از کشیده شدن نجات دهد و دردی بسیار زیاد شما را تسکین دهد. در این مقاله جامع تلاش شده تا هرچیزی که مراجعان در خصوص درمان ریشه دندان نیاز دارند به زبان ساده توضیح داده شود. اگر در این خصوص نیازمند اطلاعات هستید پیشنهاد می شود این مقاله را تا انتها بخوانید.
درمان ریشه دندان چیست؟
منظور از درمان ریشه، درمانی است که برای نجات و حفظ دندانی که به شدت دچار پوسیدگی و یا عفونت شده است، استفاده می شود. این درمان زمانی انجام میشود که پالپ دندان دچار آسیب و یا عفونت شده باشد. پالپ دندان بافت نرم داخل کانالهای ریشهی دندان است که در قسمت میانی دندان (هم داخل تاج و هم در ریشه) قرار دارد و از اعصاب و عروق و بافت همبند تشکیل شده است.با انجام درمان ریشه دندان، پالپ عفونی خارج میشود و داخل کانالهای ریشه با وسایل مخصوص کاملاً تمیز و فرم داد شده و نهایتا با مواد مخصوص سیل و پر میگردد.
چه اصطلاحاتی برای نامگذاری این درمان وجود دارد؟
علاوه بر اصطلاح درمان ریشه، اصطلاحات علمی و درست دیگری نیز در این مورد استفاده میشود:
روت کانال تراپی
یکی از این اصطلاحات علمی، روت کانال تراپی (Root canal treatment) است. روت کانال تراپی عبارتی است که از دو واژه “روت کانال” و “تراپی” تشکیل شده است. منظور از “روت کانال” یا کانال ریشه، حفرهی میانی دندان است که محل قرارگیری پالپ دندان میباشد. همانطور که اشاره شد پالپ دندان بافت نرمی است که حاوی اعصاب و عروق دندانی است. واژهی “تراپی” نیز به معنای درمان است و به طور کلی عبارت روت کانال تراپی به معنای درمان کانال ریشه دندان میباشد.
درمان اندودنتیک
اصطلاح علمی دیگری که در این زمینه کاربرد دارد، درمان اندودنتیک (Endodontic treatment) و به شکل رایجتر درمان اندو است. “اندو” در زبان یونانی به معنای داخل و “ادنت” به معنای دندان است. عبارت درمان اندودنتیک به معنای درمان داخل دندان میباشد.
عصب کشی دندان
به جز نامگذاری های علمی بالا، دو عبارت مصطلح اما نادرستی که زیاد هم به کار برده میشوند، واژههای “عصبکِشی دندان” و “عصبکُشی دندان” هستند. این عبارات به طور عام به کار میروند اما واژههایی ناصحیح و غیرعلمی هستند. بهتر آن است که به جای استفاده از واژه عصب کشی دندان از درمان ریشه دندان استفاده شود.
درمان ریشه دندان دقیقا چه زمان هایی باید در نظر گرفته شود؟
در صورت ایجاد پوسیدگی دندان، ابتدا مینا (لایه سفید و سطحی دندان) درگیر میشود. با گسترش این پوسیدگی، عاج دندان (دنتین که زیر مینا میباشد) نیز مبتلا میگردد. اگر پوسیدگی حذف نشده و درمان ترمیمی انجام نشود، پوسیدگی همچنان گسترش یافته و پالپ دندان را نیز درگیر خواهد کرد و باعث التهاب و بیماری پالپ میگردد.
زمانی که پالپ دندان یا همان اعصاب و عروق دندانی دچار آسیب و نکروز میشوند، باکتریها در کانال ریشه شروع به تکثیر میکنند و بافتی عفونی را پدید میآورند. در این هنگام باید بافت عفونیِ داخل ریشه خارج شود و دندان، درمان ریشه شود.
چه علائمی نشاندهندهی نیاز به درمان ریشه است؟
علائمی که نشان میدهند دندان نیاز به درمان ریشه دارد یا عصب کشی دارد در واقع به دو دسته تقسیم می شوند:
علائم دسته اول: زمانی که عفونت محدود به کانالهای ریشه است:
- دردهای ممتد بخصوص دندان درد شبانه (اوضاع به این صورت خواهد بود که درد در شب افزایش مییابد به این دلیل که فشارخون داخل پالپ دندان در حالت خوابیده بیشتر است.)
- درد خودبخود و درد نبضدار ممتد
- دردهای تحریکی که پس از مصرف غذاها و نوشیدنیهای سرد و گرم ایجاد میشوند و ادامه مییابند.
علائم دسته دوم: هنگامی که عفونت علاوه بر کانال ریشه، به بافتهای اطراف دندان نیز گسترش یافته است:
- ترشح چرک از دندان آسیب دیده
- ایجاد آبسه و یا تورم به صورت داخلدهانی و یا خارجدهانی
آبسه چیست و چه زمانی ایجاد میشود؟
آبسه به معنی تجمع موضعی چرک است و این واژه تنها باید وقتی استفاده شود که علائمی از تشکیل و تجمع چرک وجود داشته باشد. آبسهی دندانی را میتوان بر اساس میزان تشکیل چرک و خروج آن، شدت درد و حضور یا عدم حضور علائم بدنی به آبسه حاد یا مزمن تقسیم بندی کرد .
آبسه حاد
علت تشکیل آبسه حاد دندان، تجمع چرک به علت بیماریهای پالپ است که به بافتهای اطراف ریشه رسیده، آنها را تخریب کرده و در نتیجه بدن پاسخ التهابی شدید به محرک های باکتریایی یا غیر باکتریایی حاصل از پالپ مرده داده است. در آبسه حادعلائم زیر مشاهده میشود:
- درد شدید نسبت به فشار ملایم ، جویدن ، لمس و ضربه وجود دارد.
- درد خود به خود از دیگر مشخصههای آبسه حاد است.
- گاهی بیماران تظاهراتی نظیر تب، بیحالی و درگیری غدد لنفاوی را نشان می دهند.
- ممکن است تورم داخل یا خارج دهانی وجود داشته باشد که این تورم به ضربه و لمس حساس است.
این یافته ها فقط در دندانهایی که دارای پالپ مرده هستند ایجاد میشوند. حذف عامل ایجادکننده آبسه، حذف فشار (درصورت امکان تخلیه آبسه) و درمان ریشه باعث بهبود اکثر آبسههای حاد دندانی میشود.
آبسه مزمن
آبسه مزمن ضایعه پایدار در طولانی مدت و دارای منفذ تخلیه به مخاط دهان یا به ندرت تخلیه به سطح پوست است. شباهت به آبسه حاد دندانی دارد و بعد از مرگ پالپ ایجاد میشود، اما با سوراخ کردن استخوان و بافت نرم یک مسیر به مخاط دهان ایجاد میکند.

به علت اینکه مسیری برای تخلیه چرک ایجاد میشود، آبسه مزمن اغلب بدون علامت میباشد. فقط در مواردی آبسه مزمن باعث ایجاد درد میگردد که مجرای خروج چرک به علتی مسدود شده باشد، در این حالت آبسه مزمن دوباره میتواند به آبسه حاد تبدیل شود. حذف عامل ایجاد کننده و انجام درمان ریشه باعث بهبود در اکثر موارد میگردد .
بیشتر بخوانید: اطلاعات تکمیلی و هرچیزی که باید درباره آبسه دندان و لثه بدانید
چه عواملی سبب میشوند پالپ دندان آسیب ببیند و نیاز به درمان ریشه ایجاد شود ؟
- پوسیدگیهای عمیقی که ضخامت مینا و عاج را درگیر کردهاند و به طرف پالپ دندان گسترش یافتهاند.
- انجام درمانهای متعدد دندانپزشکی بر روی یک دندان (برای مثال انجام ترمیمهای دندانی متعدد)
- آسیبهای ناشی از ضربه، به عنوان مثال شکستگی های دندانی که پالپ دندان را درگیر میکنند.
- ترکهای عمیق که از ضخامت مینا عبور کرده و عمیقا داخل عاج گسترش پیدا میکنند.
- سایشهای وسیع دندانی که علاوه بر مینا، حجم زیادی از عاج هم دچار سایش شده است.
- گاه وجود بیماریهای پریودنتال هم میتواند احتمال ایجاد مشکلات پالپ دندان و ضرورت انجام درمان ریشه را افزایش دهد.
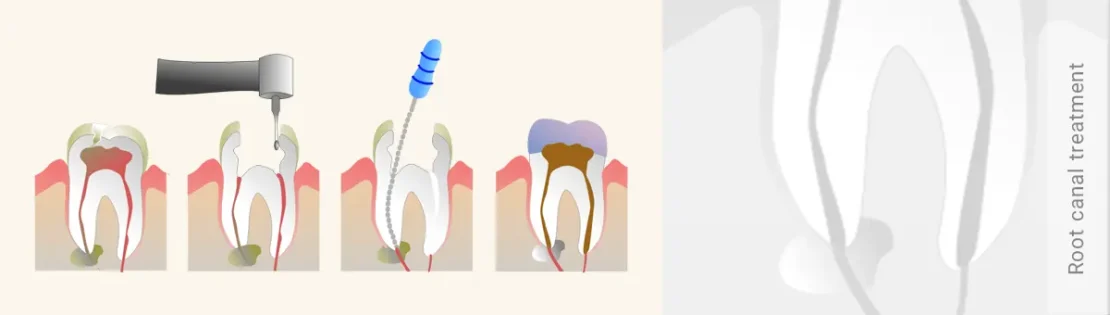
مراحل انجام درمان ریشه به چه شکل است؟
- معاینه کلینیکی دندان و تهیه رادیوگرافی از آن
- انجام بیحسی و برداشت کامل پوسیدگی عاج دندان و ایجاد دسترسی به دهانهی کانالهای ریشه
- خارج کردن پالپ عفونی و تمیز کردن و شکل دادن کانالهای ریشه به طور مکانیکی و با وسایل مخصوصی به نام فایل و همچنین به طور شیمیایی و با شستشوی مکرر کانالهای ریشه با محلولهای مخصوص
- پر کردن کانالها با مادهای لاستیکی شکل به نام گوتاپِرکا که کاملا با بدن سازگار است. جهت سیل و مهر و موم بهتر کانال ریشه، دیوارههای کانال ریشه و همچنین گوتاپرکا به چسب مخصوصی که سیلر نامیده میشود آغشته میشود.
- قرار دادن پانسمان موقت بر روی تاج دندان
معمولا تمام این مراحل در یک جلسه انجام میشود و در جلسهی دوم جهت بازسازی دندان اقدام میگردد. این بازسازی میتواند به صورت مستقیم یعنی بیلداپ (با مواد آمالگام یا کامپوزیتهای دندانی) و یا به طور غیر مستقیم یعنی روکش کردن دندان باشد.
درمان ریشه دندان در چند جلسه انجام میشود؟
بسیاری از اوقات کلیه مراحل انجام درمان ریشه در یک جلسه انجام میشود. اما گاه به دلایل مختلف مانند وجود عفونت مزمن و یا وجود ترشحات عفونی داخل کانال ، نیاز است که درمان در دو جلسه و یا حتی بیشتر کامل گردد. در این موارد در فواصل بین جلسات درمانی، مادهای دارویی که خاصیت ضدعفونیکنندگی نیز دارد، در داخل کانال ریشه قرار داده میشود.
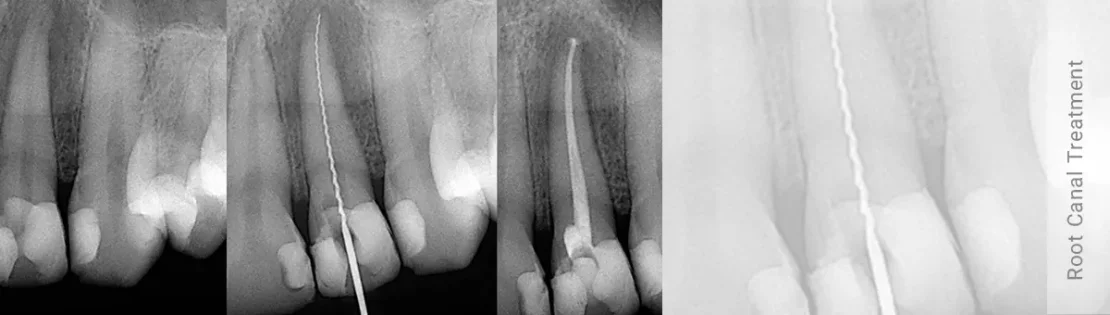
فواید و مزایای درمان ریشه دندان چیست؟
به طور کلی روت کانال تراپی یا همان عصب کشی دندان در زبان عامه، چندین مزیت به همراه دارد که مهم ترین آن ها عبارتند از:
- تسکین درد و ناراحتی ایجاد شده به دنبال عفونت
- حفظ دندان طبیعی شما و عدم نیاز به کشیدن دندان (از مهم ترین مزایای درمان ریشه دندان)
- بازیابی عملکرد طبیعی دندان (کمک به جویدن)
- پیشگیری از بدتر شدن عفونت یا افزایش عوارض
خطرات و عوارض درمان ریشه دندان چیست؟
مانند هر روش دندانپزشکی یا حتی پزشکی دیگری، خطرات و عوارض بالقوه ای در ارتباط با روت کانال تراپی وجود دارد. در حالی که این موارد نادر هستند، اما بسیار مهم است که از آنها آگاه باشید. برخی از خطرات و عوارض احتمالی درمان ریشه دندان احتمالی عبارتند از:
- حذف ناقص بافت عفونی که منجر به عفونت مجدد ریشه دندان می شود.
- آسیب به بافت های اطراف مانند اعصاب یا رگ های خونی.
- شکستگی یا ضعیف شدن دندان در طول درمان.
- واکنش های آلرژیک به مواد مورد استفاده در طول درمان.
البته در نظر داشته باشید که دندانپزشک شما (متخصص درمان ریشه دندان) این خطرات احتمالی را با شما در میان می گذارد و اقدامات احتیاطی لازم را برای به حداقل رساندن چنین خطراتی در نظر خواهد گرفت.
آیا درمان ریشه یا عصب کشی دندان درد دارد؟
همانطور که در مراحل درمان ریشه دندان اشاره شد، پیش از شروع درمان، بیحسی موضعی انجام می شود به این معنی که در طول درمان بیمار دردی تجربه نخواهد کرد. هر چند پس از اتمام اثر بیحسی این امکان وجود دارد که فرد به میزان اندکی درد تجربه کند که برای مدیریت این درد داروهایی برای او تجویز خواهد شد.

مراقبت های بعد از روت کانال تراپی چه هستند؟
پس از درمان ریشه دندان، مراقبت مناسب از دندان برای اطمینان از بهبودی سریع و اصولی ضروری است. برای دستیابی به این مهم، میبایست مراقبت های زیر را در نظر داشت:
- تا چند روز از جویدن غذاهای سفت یا چسبنده خودداری کنید و رژیم غذایی پیشنهادی دندانپزشک خود را رعایت کنید.
- داروهای مسکن برای کاهش درد دندان پس از عصب کشی را مصرف کنید.
- با مسواک زدن و نخ دندان کشیدن منظم، بهداشت دهان و دندان را رعایت کنید.
- در تمام قرارهای بعدی با دندانپزشک خود شرکت کنید.
- هر گونه علائم یا نگرانی غیرعادی را به سرعت به دندانپزشک خود گزارش دهید.
بیشتر خوانید: تمام مراقبت های بعد از درمان ریشه دندان دندان (بایدها و نبایدهای مهم)
چرا پس از درمان ریشه احتمال بروز درد وجود دارد؟
در بعضی موارد، پس از انجام درمان ریشه تا چند روز ممکن است درد وجود داشته باشد. احتمال بروز این درد زمانی بیشتر خواهد بود که قبل از شروع درمان ریشه، دندان با درد و التهاب همراه بوده است.
در حین انجام درمان ریشه، اعصاب و عروق پالپ از کانال ریشه قطع شده و خارج میشوند و دیوارههای کانال ریشه تمیز و فرم داده میشوند. تمامی این تحریکات ممکن است زخم و التهاب را در انتهای ریشه دندان در ناحیهی استخوان ایجاد کند و درد را باعث شود. البته همانطور که اشاره شد این دردها با مصرف داروهای تجویزی توسط دندانپزشک برطرف خواهد شد.

چه شرایطی بر درمان ریشه دندان تاثیر می گذارند؟
دیابت
دیابت یکی از مهمترین بیماریهای مزمن است که انسانها در سراسر جهان تحت تاثیر آن قرار می گیرند. به طور کلی در افراد دیابتی وجود ضایعات انتهای ریشه با شیوع بالاتری مشاهده شده است. ترمیم ضایعات باقی مانده به طور قابل توجهی با درجه قند دیابتی ها مرتبط است، از این رو افراد با میزان قند بالا تر و با عفونت دندان قبلی ترمیم آهستهتری دارند. اما در طولانیمدت، نتایج بلند مدت درمان ها عموماً بین افراد دیابتی و غیر دیابتی تفاوتی را نشان نداده است.
افزایش فشار خون
به نظر می رسد افزایش فشار خون با کاهش ماندگاری دندانهایی که درمان ریشه شدهاند ارتباط دارد، یعنی این بیماران به طور قابلتوجهی شانس کمتری برای نگهداری دندانهای درمان ریشه شده به مدت طولانی در دهانشان دارند.
سیگار کشیدن
مشکلات سلامت دهان افرادی که سیگار مصرف میکنند، شامل افزایش بیماریهای پریودنتال، ضایعات پیش بد خیم و بدخیم دهانی به خوبی ثبت شدهاند. اخیرا به ارتباط بین سیگار و بیماریهای پالپ توجه شده است. سیگار همچنین با شیوع بالای ضایعات اطراف ریشه دندان در ارتباط است.
نیاز به درمان ریشه با افزایش مدت زمان کشیدن سیگار بیشتر میشود و در افرادی که بیش از ۹ سال قبل از زمان ارزیابی، سیگار را ترک کردهاند کاهش مییابد. سیگار همچنین باعث افزایش بروز درد و یا تورم بعد از جراحیهای مرتبط با روت کانال تراپی میشود.
جایگزین درمان عصب کشی دندان چیست؟
در برخی موارد، روت کانال تراپی ممکن است بهترین گزینه درمانی پیش رو نباشد. دندانپزشک معمولاً وضعیت خاص هر بیمار را با دقت ارزیابی می کند و در صورت لزوم درمان های جایگزین را به ایشان توصیه می کند. برخی از جایگزین های درمان ریشه دندان عبارتند از:
- کشیدن دندان و به دنبال آن کاشت ایمپلنت دندان، بریج دندان یا دندان مصنوعی
- جراحی اندودنتیک، مانند اپیکواکتومی.
- آنتی بیوتیک درمانی و مدیریت درد برای تسکین موقت.
ضروری است که در مورد این جایگزین ها با دندانپزشک خود صحبت کنید تا تصمیمی آگاهانه در مورد سلامت دندان خود بگیرید.
آیا داروهای آنتی بیوتیک میتوانند نقش درمان را برعهده داشته باشند؟
به استثنای بیماران دارای سیستم ایمنی سرکوب شده، داروهای آنتی بیوتیک نقش درمان و بهبودی فرد را بر عهده ندارد. این داروها به بدن کمک میکنند تا با کنترل و از میان بردن میکروارگانیسمهایی که به طور موقت بر دفاع بدن غلبه نمودهاند، باعث برقراری دوباره تعادل بین سیستم دفاعی و ایمنی فرد از یک سو و التهاب و عوامل مهاجم باکتریایی از سوی دیگر شوند. در واقع این سیستم دفاعی بدن خودِ شخص است که باعث بهبودی می شود و نه آنتی بیوتیک.
مصرف داروهای آنتی بیوتیک در چه زمانی میتواند موثر باشد؟
امروزه داروهای آنتی بیوتیک به طور گستردهای در دندانپزشکی به کار میروند. تجویز صحیح این داروها میتواند در درمان عفونتهای اندودنتیک سودمند باشد. از طرف دیگر استفاده بی رویه از این داروها می تواند باعث ایجاد عوارضی از قبیل سمیت، حساسیت، تداخل با سایر داروها، تغییرهای متابولیکی در بیمار و ایجاد مقاومت دارویی گردد.
تجویز آنتیبیوتیکها و مصرف سیستمیک آنها در موارد زیر توصیه شده و میتواند موثر باشد:
- در مواجهه با درد و تورم و وجود علایم سیستمیک عفونت مانند تب، ضعف و درگیری گره های لنفاوی.
- در بیمارانی که به درمان های انجام شده پاسخ نمیدهند و علائم با وجود تخلیه چرک همچنان ادامه دارد.
- در دندان هایی که ترشح آنها با وجود قرار دادن مواد دارویی داخل کانال ادامه داشته و امکان پر کردن کانال وجود ندارد.

در چه مواردی نیاز به مصرف داروهای آنتیبیوتیک نیست؟
معمولاً به دنبال بروز هر یک از شرایط زیر نیازی به مصرف داروی آنتی بیوتیک نیست:
- در آبسههایی که تخلیه چرک صورت گرفته است، نیازی به مصرف آنتیبیوتیک نیست.
- آنتیبیوتیکها موجب پیشگیری از درد و تورم نمیشوند.
- در ضایعات انتهای ریشه دندان نیازی به مصرف آنتی بیوتیک نمیباشد.
چه عواملی بر روی طول عمر دندانی که تحت درمان ریشه قرار گرفته است، تاثیر میگذارد؟
یکی از شرایطی که منجر به موفقیت درمان ریشه و طول عمر بیشتر آن میشود، عدم گسترش عفونت ریشه دندان به استخوان است. به عبارت دیگر، هر چه دندان سریعتر درمان شود، نتیجه نهایی بهتر خواهد بود. پس در صورت تجویز درمان ریشه، نباید آن را به تعویق انداخت. مورد دیگر، کیفیت انجام درمان است. اینکه بازسازی دندان آسیب دیده بعد از درمان ریشه دندان چقدر سریع و موثر انجام شود، فاکتور مهمی است. به عبارت دیگر بعد از انجام روت کانال تراپی لازم است پانسمان روی دندان گذاشته شده و در جلسه دوم، بازسازی دندان بدون تاخیر انجام شود.




9 پاسخ به "درمان ریشه دندان (روت کانال تراپی) چیست؟ (+ توضیح مراحل)"